Hemmstoff erfolgreich im Alzheimer-Tiermodell getestet
Demenz: Neue Substanz verbessert Gehirnfunktion

In Deutschland leben etwa 1,5 Millionen Menschen mit Demenz. Ein wirksames Medikament, das die Krankheit aufhalten oder heilen kann, gibt es bisher nicht. Die genauen Ursachen der Erkrankung sind zudem noch nicht endgültig geklärt. Wahrscheinlich ist aber, dass sich bei Erkrankten im Gehirn größere Mengen des Proteins Amyloid-β anhäufen als bei Gesunden, was dazu führt, dass das Protein verklumpt und die Nervenzellen schädigt.
Betroffene Zellen können dadurch überaktiv werden, so dass sie ständig falsche Signale an ihre Nachbarzellen senden. Außerdem geraten bestimmte Gehirnwellen, die so genannten langsamen Oszillationen, außer Kontrolle. Diese Wellen spielen vor allem in der Gedächtnisbildung eine entscheidende Rolle, indem sie Gelerntes in den Langzeitspeicher verschieben.
Gehirnfunktionen in Mäusen wiederhergestellt
„Eine erfolgreiche Therapie muss möglichst früh bei der Erkrankung ansetzen. Wir haben in unseren Versuchen deshalb das Enzym β-Secretase blockiert, das Amyloid-β herstellt.“, erläutert Dr. Dr. Marc Aurel Busche, Nachwuchsgruppenleiter am Institut für Neurowissenschaften der TUM und Facharzt für Psychiatrie an der Klinik und Poliklinik für Psychiatrie und Psychotherapie am TUM Klinikum rechts der Isar.
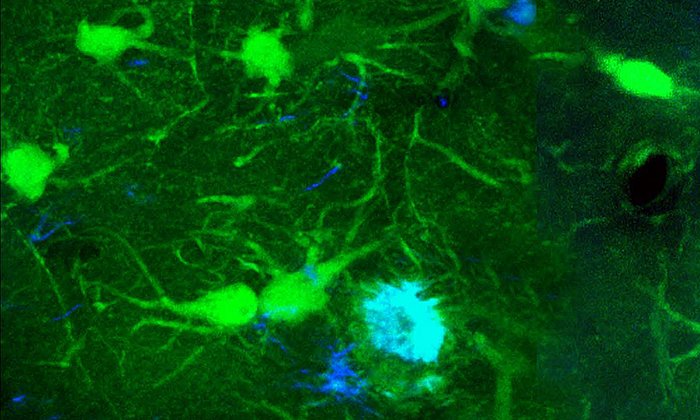
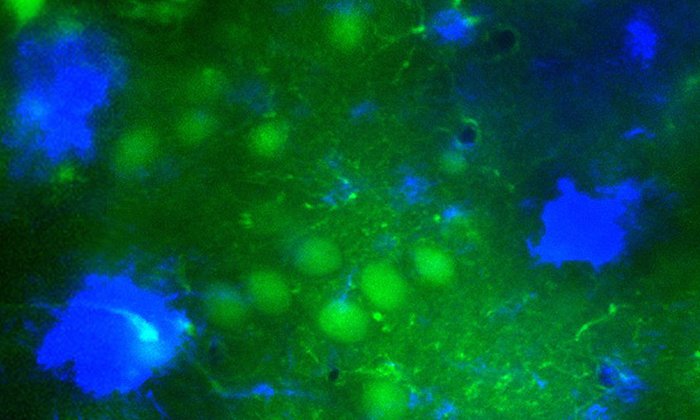
Die Forscherinnen und Forscher testeten einen Wirkstoff, der die β-Secretase hemmt, in einem Alzheimer-Mausmodell. Die Tiere produzieren große Mengen von Amyloid-β, was wie beim Menschen zur Bildung von Amyloid-β-Verklumpungen im Gehirn führt und Gedächtnisstörungen verursacht. Während der Studie erhielten die Mäuse bis zu acht Wochen lang den Hemmstoff über die Nahrung und wurden anschließend untersucht. Hierbei nutzten die Wissenschaftlerinnen und Wissenschaftler eine besondere Bildgebungsmethode, die Zwei-Photonen-Mikroskopie, mit der sich einzelne Nervenzellen im Gehirn beobachten lassen.
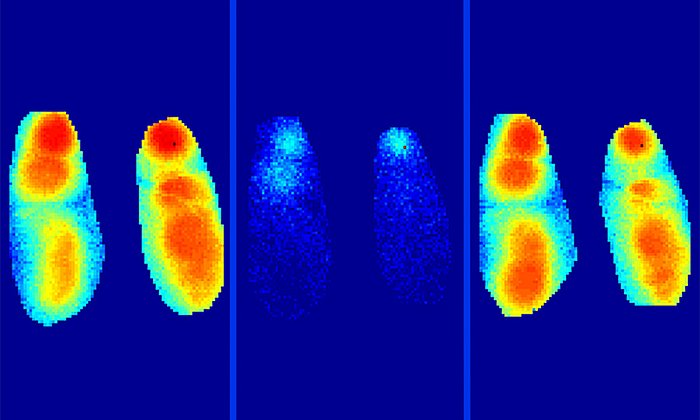
Wie erwartet hatten die Mäuse nach dieser Zeit weniger Amyloid-β in ihren Gehirnen, da seine Herstellung verhindert wurde. Der Effekt des Wirkstoffs war aber deutlich weitreichender: auch die Gehirnfunktionen der Tiere hatten sich wieder normalisiert. Es gab weniger überaktive Nervenzellen und auch die langsamen Gehirnwellen verhielten sich wieder wie in gesunden Tieren. Entscheidend war für die Wissenschaftlerinnen und Wissenschaftler, dass sich auch das Gedächtnis der Tiere wieder verbesserte. Die Mäuse fanden eine in einem Wasserlabyrinth versteckte Plattform wieder ebenso schnell, wie ihre gesunden Artgenossen.
Klinische Studie in Planung
„Was uns vor allem beeindruckt und verwundert, ist die Umkehrbarkeit der Symptome. Die Tiere hatten vor der Behandlung ein deutliches Krankheitsbild mit Amyloid-β-Verklumpungen im Gehirn. Dennoch konnten wir die wichtigsten Gehirnaktivitäten und Fähigkeiten durch den Wirkstoff wiederherstellen.“, erläutert Aylin Keskin, Erstautorin der Publikation. Die Studie der Forscherinnen und Forscher bringt aber noch einen weiteren Vorteil: „Wir konnten jetzt auch im Umkehrschluss nachweisen, welche der neuronalen Defekte wirklich von Amyloid-β verursacht werden. Das war zum Beispiel für die überaktiven Nervenzellen bisher noch nicht ganz verstanden.“, sagt Keskin.
Die Ergebnisse der Wissenschaftlerinnen und Wissenschaftler findet auch bald den Weg in die Klinik: Es ist eine große klinische Studie mit rund 1000 Teilnehmern geplant, in der der leicht abgewandelte Hemmstoff getestet werden soll. „Wir hoffen natürlich sehr, dass sich die vielversprechenden Entdeckungen im Tiermodell, auch auf den Menschen übertragen lassen“, sagt Busche.
---
Die Studie entstand im Rahmen des SyNergy-Clusters. Sie wurde gefördert durch die Alzheimer Forschung Initiative e.V., die Deutsche Forschungsgesellschaft (DFG), das European Research Council (ERC) und das European Union FP7 Program. Die Experimente wurden in Kooperation mit Novartis durchgeführt.
Publikation
A. D. Keskin, M. Kekuš, H. Adelsberger, U. Neumann, D. R. Shimshek, B. Song, B. Zott, T. Peng, H. Förstl, M. Staufenbiel, I. Nelken, B. Sakmann, A. Konnerth, and M. A. Busche, BACE inhibition-dependent repair of Alzheimer’s pathophysiology, Proceedings of the National Academy of Sciences, July 2017, DOI: 10.1073/pnas.1708106114
Kontakt
Dr. Dr. Marc Aurel Busche
Technische Universität München
Institut für Neurowissenschaften der TUM &
Klinik und Poliklinik für Psychiatrie und Psychotherapie am TUM Klinikum rechts der Isar
Tel: +49 (0)89 289 - 23325 (Pressestelle TU München)
aurel.busche@tum.de
Weitere Informationen
Hochauflösende Bilder für die redaktionelle Berichterstattung:
Technische Universität München
Corporate Communications Center
- Dr. Vera Siegler
- vera.siegler@tum.de
- presse@tum.de
- Teamwebsite